Optionale Behandlungen
Behandlungen > Prognose und Nachsorge
D'Amico-Klassifizierung
Die d’Amico-Klassifikation, die seit 20 Jahren von großen urologischen Gesellschaften wie der European Association of Urology (EAU) und der American Urological Association (AUA) übernommen wird, ist das wichtigste Instrument zur Beurteilung der Prognose bei Prostatakrebs [10]. Die d’Amico-Klassifikation ist ein einfaches, nützliches Werkzeug zur Beurteilung der 5-Jahres-Rezidivrate nach einer lokalen Behandlung. Andere Prostatakrebs-Risikostratifizierungssysteme wie NCCN, NICE oder ESMO werden verwendet. Die d’Amico-Klassifikation basiert auf 3 Parametern: biologisch dem PSA, pathologisch dem ISUP-Score und klinisch dem Tumorstaging (T) der TNM-Klassifikation. Aufgrund der Umstellung der bisherigen pathologischen Gleason-Score-Klassifikation auf das ISUP-Score-System und der Bedeutung des Prozentsatzes positiver Biopsien in einem Set wurden einige Modifikationen vor allem in der intermediären Risikogruppe (IR) an der d’Amico-Klassifikation vorgeschlagen. Auch in der Niedrig-Risiko-Gruppe (NR) wurde eine Untergruppe, das so genannte sehr niedrige Risiko, auf der Basis von <3 positiven Biopsiekernen, ≤ 50% Krebs in jedem Kern und PSA-Dichte < 0,15 ng/mL/cm3 identifiziert. Insgesamt könnte eine aktualisierte Klassifikation anstelle von 3 ursprünglichen Risikogruppen 3 Gruppen umfassen, von denen die NR und die IR in 2 Untergruppen eingeteilt würden (Tabelle 19).
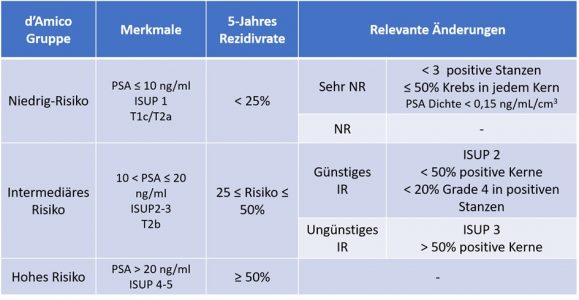
Tabelle 19: d’Amico-Klassifizierung aktualisiert
Nachsorge
In der Onkologie ist die Nachsorge so wichtig wie jede Behandlungsstrategie, und bei Prostatakrebs wird eine komplette Remission oder vollständige Genesung erst nach 10 Jahren Nachsorge ausgesprochen. Strahlentherapeuten können von dieser Definition abweichen und einen Zeitraum von 5 Jahren als ausreichend betrachten. Die klassische Prostatakrebsnachsorge ist abhängig von der Therapiestrategie. PSA-Bluttest und digital-rektale Untersuchung (DRU) sind immer Teil der Nachsorge. Wenn die Prostata noch vorhanden ist (nach Strahlentherapie, fokalen Behandlungen oder aktiver Überwachung), können zusätzlich mpMRT und/oder Kontrollbiopsien Teil der Nachsorge sein. In der überwiegenden Mehrzahl der Fälle wird ein Rezidiv durch einen stetigen Anstieg des PSA-Wertes, das sogenannte biochemische Versagen, entdeckt.
• Radikale Prostatektomie
Wenn die Prostata entfernt wird, sind mpMRT und Kontrollbiopsien nicht möglich, es sei denn, es gibt Anzeichen eines Lokalrezidivs mit dem Ziel einer Salvage-Strahlentherapie. Normalerweise besteht die Nachsorge aus einer PSA-Blutuntersuchung und einer DRU alle 3 Monate während der ersten 2 Jahre, dann alle 6 Monate während der folgenden 3 Jahre und dann jährlich bis zu einer Nachsorge von 10 Jahren. Die verstärkte Nachsorge in den ersten 24 Monaten ist auf das hohe Risiko in diesem Zeitraum zurückzuführen, da 80 % aller Rezidive bei Prostatakrebs in dieser frühen Nachbehandlungsphase auftreten. Die PSA-Werte sollten so niedrig wie möglich um 0,01 ng/ml sein und bleiben. Wenn er 0,2 ng/ml erreicht, wird das Rezidiv festgestellt (Bild 82). Rezidive sind nach 10 Jahren die Ausnahme.
Die meisten Rezidive werden biologisch durch den PSA-Bluttest nachgewiesen. Wenn der PSA-Wert bald (< 6 Monate) nach der Operation schnell ansteigt, handelt es sich in der Regel um ein nicht lokales Rezidiv und der Patient benötigt einen ausführlichen Staging-Workshop (Brust-Bauch-CT, Knochenscan und/oder PET-Scan), um das Ausmaß der Erkrankung möglichst zu zeigen. Wenn das PSA nach 12-24 Monaten langsam ansteigt, handelt es sich in den meisten Fällen um ein lokales Rezidiv und eine Salvage-Strategie mit externer Strahlentherapie (EBRT) schließt den Krebs um den Preis möglicher zusätzlicher Nebenwirkungen aus. Bei einem Rezidiv in IR und HR funktioniert die Kombination Operation gefolgt von EBRT gut.
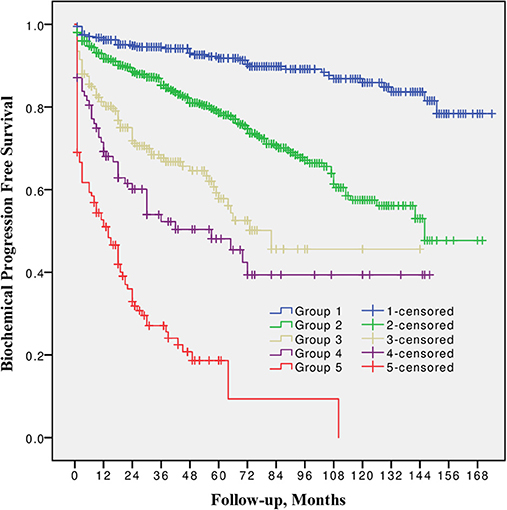
Bild 82 : Versagen der radikalen Prostatektomie, ausgedrückt durch PSA-Rekonzentration (Quelle : Milonas D. et al. Front. Oncol. 2019)
• Strahlentherapien
Wie bereits erwähnt, erachten Strahlentherapeuten die vollständige Genesung nach einer Strahlentherapie-Behandlung eher nach 5 Jahren. Mit Ausnahme der Salvage-Strahlentherapie nach radikaler Prostatektomie besteht der Unterschied zwischen Strahlentherapien, sei es extern oder Brachytherapie oder kombiniert, und der radikalen Prostatektomie im Erhalt der Prostata an Ort und Stelle. Die Nachsorge kann im Falle eines erhöhten PSA-Wertes durch die Durchführung eines mpMRT und Kontrollbiopsien verändert werden. In den meisten Ländern ist jedoch die übliche Nachsorge ähnlich dem Schema der radikalen Prostatektomie. Im Falle der Brachytherapie, wenn der Eingriff von einem kombinierten Strahlentherapeuten-Urologen-Team durchgeführt wird, wird die Nachsorge oft im Rotationsverfahren organisiert. Das Rezidiv wird festgestellt, wenn der PSA-Wert seinen niedrigsten Wert nach der Behandlung erreicht hat, den sogenannten Nadir + 2 ng/ml [Phoenix-Definition] (Bild 83).
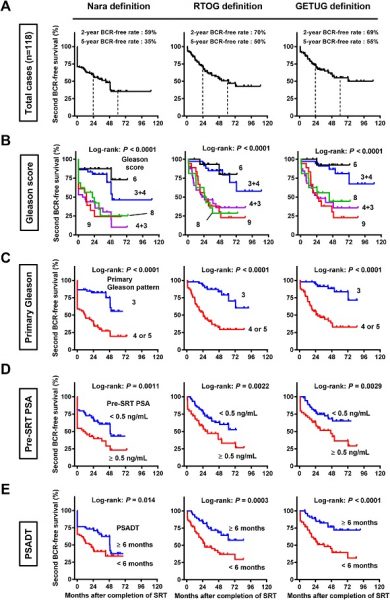
Bild 83 : Unterschiedliche Definitionen ergeben unterschiedliche Ergebnisse (Quelle : Miyake M. et al. Prostate International. 2019)
• Aktive Überwachung
Die Nachsorge basiert auf PSA-Bluttest, DRU und Biopsien. Auch wenn die mpMRT ein sehr genaues und interessantes Werkzeug ist, wird sie derzeit nicht routinemäßig zur Beurteilung einer Progression eingesetzt. Die meisten aktiven Protokolle empfehlen einen PSA-Bluttest und ein DRU alle 3 Monate in den ersten 2 Jahren und dann jedes Halbjahr. Kontrollbiopsien sind obligatorisch, um eine pathologische Progression nach 1 Jahr und dann alle 3 Jahre zu überprüfen. Der Rhythmus der Nachuntersuchungen kann sich je nach dem geschätzten Progressionsrisiko ändern. Ein stetiger Anstieg des PSA-Wertes kann eine radiologische Kontrolle mittels mpMRT vor einem neuen Biopsienahme auslösen, um ein mögliches Ziel zu identifizieren (Bild 50).
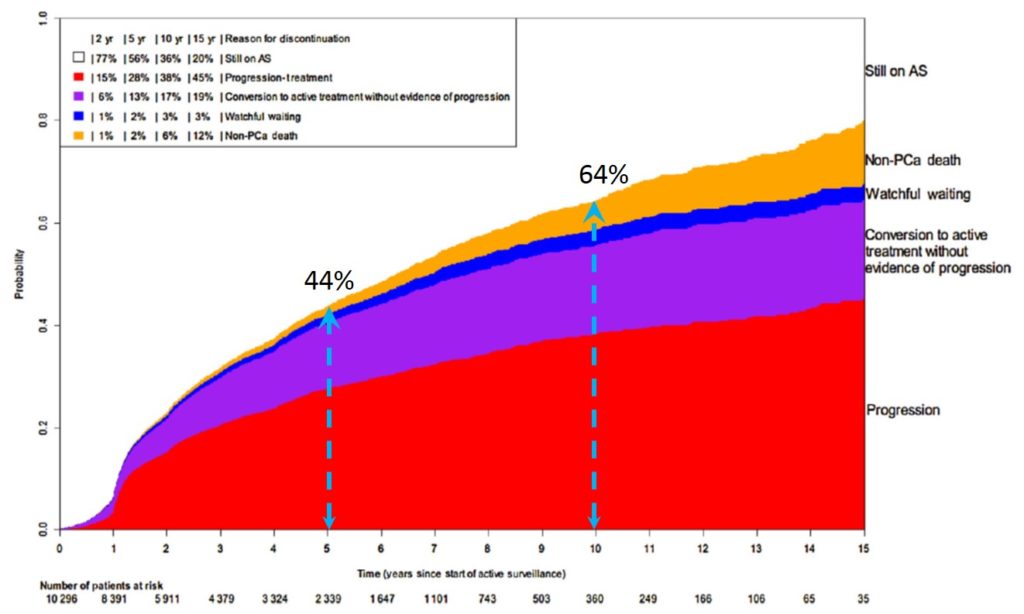
Bild 50 : Gründe und Anteile des Abbruchs der aktiven Überwachung (Quelle : Movember GAP3 Consortium)
• Fokaltherapie
Als jüngste therapeutische Strategie auf dem Gebiet des Prostatakrebses basiert die Nachsorge von fokalen Therapien auf Konsensgruppen, die von den besten Experten auf dem Gebiet gebildet werden (Bild 84). In Kyoto, im Jahr 2018, hat eine Konsensgruppe das erfolgreichste Follow-up-Protokoll vorgeschlagen, das wie folgt aussieht: 1) PSA alle 3 Monate für ein Jahr, dann alle 6 Monate, 2) mpMRT nach 6 und 18 Monaten, 3) ein kombiniertes Biopsieset aus randomisiert + gezielt im behandelten Bereich nach 6-12 Monaten nach der Behandlung [45]. Bezüglich der Kontrollbiopsie nach diesem ersten Satz könnte das aktive Überwachungsprotokoll als Modell mit neuen Kontrollbiopsien alle 3 Jahre verwendet werden.

Bild 84 : Wissen von Experten verbinden, um einen Konsens zu erreichen


