Traitements Validés
Traitements > Traitements Validés > Prostatectomie Radicale
Évolution de la technique
La prostatectomie radicale est utilisée depuis plus de 115 ans. Aucun traitement du cancer de la prostate n’a accumulé autant d’expérience. En avril 1904, au John Hopkins Hospital à Baltimore (USA), les Dr H. Young et W.S. Halsted ont ouvert la voie au traitement chirurgical de la prostate en réalisant la première ablation complète de la prostate par voie périnéale (image 37). Aujourd’hui encore, de rares centres pratiquent la prostatectomie radicale par voie périnéale (image 38). A cette époque, le taux de mortalité péri-opératoire culminait à 50%. Dans les années 30, après l’avènement de l’anesthésie générale (AG), la chirurgie abdominale est devenue possible avec une nouvelle approche sus-pubienne encore pratiquée de nos jours. Après 50 années sans progrès particulier, le Pr P. Walsh a décrit une technique standardisée avec préservation des bandelettes érectiles et un meilleur contrôle des pertes sanguines per-opératoires dûs à une approche anatomique plus élaborée. La technique de Walsh sonnait le début de l’âge d’or de la prostatectomie radicale, par voie ouverte, qui culmina à la fin du 20ème siècle avec la technique de Barré-Chauveau, 2 chirurgiens français qui ont mis au point une ablation de la prostate en moins d’une heure, à 4 mains et par voie sus-pubienne (image 39). Dans le même temps, une nouvelle approche était en cours par voie coelioscopique dans la presque totalité des champs de la chirurgie abdominale (image 40). Cette fois encore, des chirurgiens français ont confirmé leurs expertises dans la chirurgie du cancer de la prostate. Depuis 20 ans et après un siècle d’expérience, la chirurgie ouverte (ORP) du cancer de la prostate a progressivement cédé le pas à l’approche coelioscopique (LRP) avec ou sans assistance robotisée (RARP). Il est important de souligner que l’ablation de la prostate sépare définitivement les appareils urinaire et génital puisque la prostate est le carrefour entre ces 2 appareils.
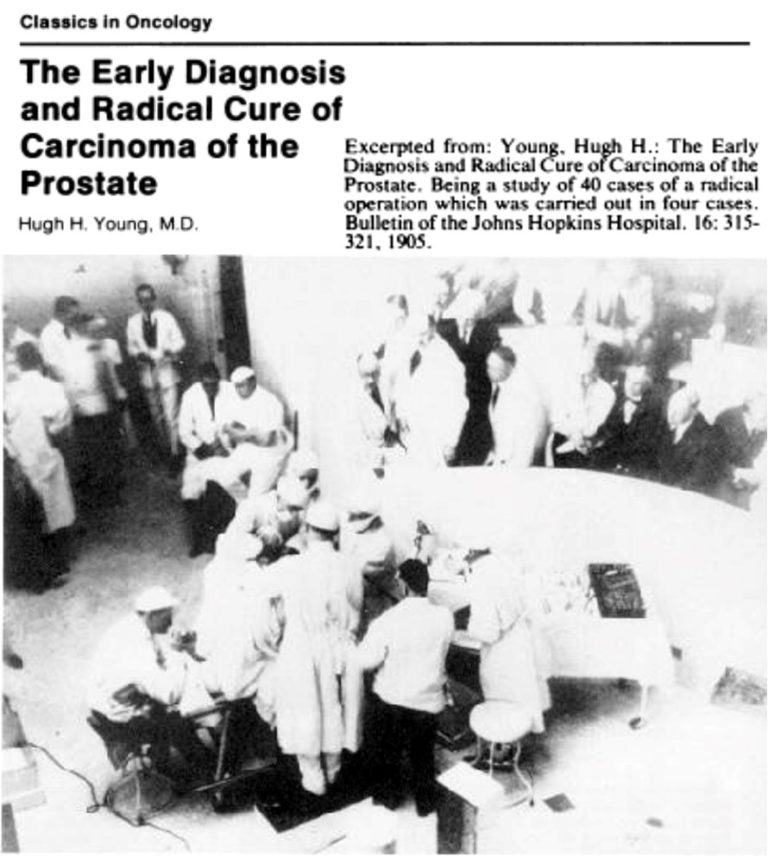
Image 37 : Première prostatectomie radicale au John Hopkins Hospital (Baltimore, US) – publication princeps de la première série de 4 cas.
La technique chirugicale
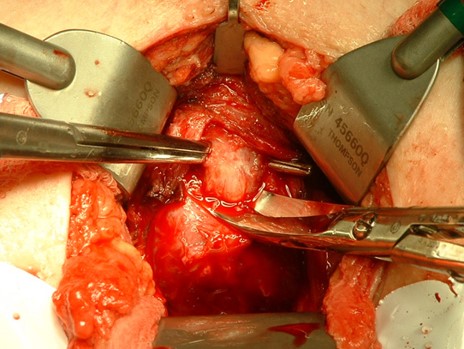
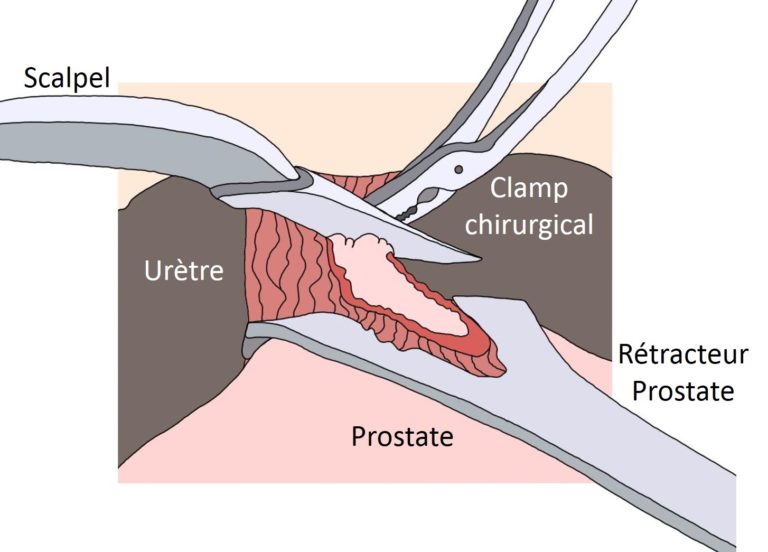
La prostatectomie radicale quelque se fasse par voie ouverte, coelioscopie ou robot-assistée finit toujours par une ablation complète de la prostate. En fait, la chirurgie revient à retirer la prostate mais aussi les vésicules séminales en un bloc (image 41). La principale difficulté de la prostatectomie radicale est liée à son environnement anatomique. En avant de la prostate, le plexus veineux de Santorini est à haut risque de saignement. Sous la prostate, la proximité immédiate du sphincter urinaire le rend facilement vulnérable à la chirurgie. Enfin, la préservation des bandelettes érectiles, courant latéralement le long de la prostate et invisible à l’oeil nu, est plus du ressort du pari que d’un temps chirurgical parfaitement prévisible et maîtrisé. Aucune technologie, aussi sophistiquée soit-elle, ne modifiera jamais l’anatomie complexe et intriquée de la prostate et de ses structures environnantes les plus proches (table 6). Concernant les érections, 25% des hommes présentent une variation anatomique ayant en lieu et place de simples bandelettes neuro-vasculaires de part et d’autre de la prostate, des filets neuro-vasculaires remontant le long des 2 flancs latéraux de la prostate excluant par la même toute possibilité de technique de préservation. Avant une ablation de la prostate, le type de disposition anatomique des bandelettes érectiles n’est ni identifiable ni prévisible.

Tableau 6 : Absence de différence en termes de résultats oncologiques et des troubles de l’érection ou incontinence entre les différentes voies d’abord chirurgical ouvert/coelioscopique/ robot-assistée (source : EAU guidelines 2020)
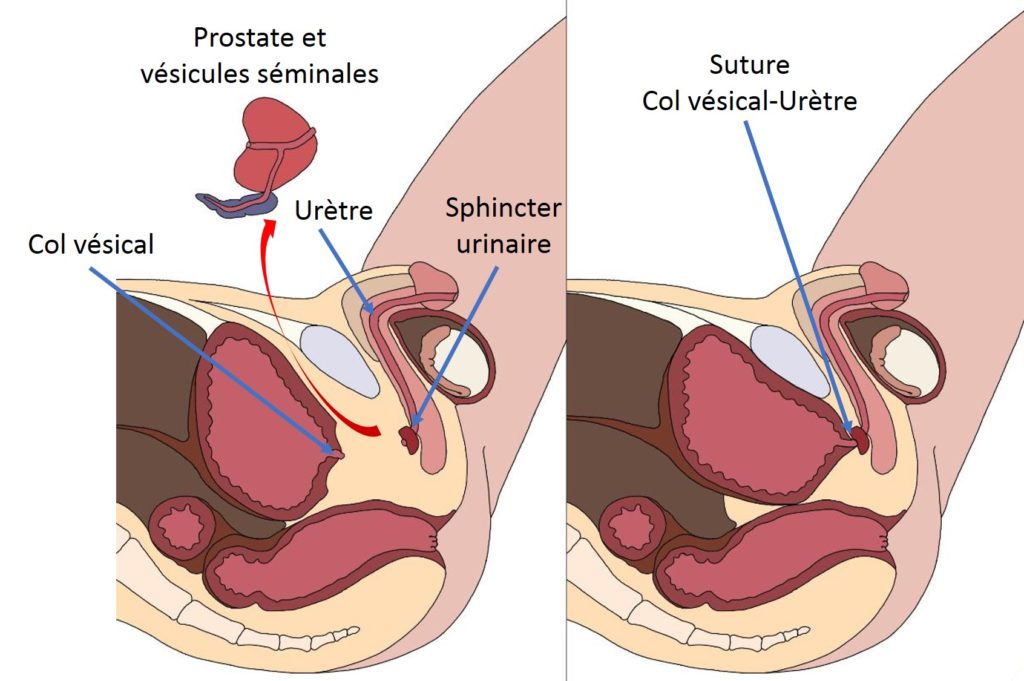
Image 41 : Ablation de la prostate – la proximité immédiate du sphnicter urinaire explique le taux d’incontinence (par B. Batard)
Indications/Recommandations
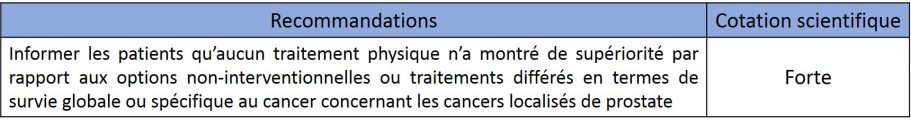
Sur la base d’innombrables études scientifiques, les sociétés savantes publient régulièrement des recommandations afin de standardiser au mieux la prise en charge du cancer de la prostate. Les plus importantes associations d’Urologie, européenne (EAU), américaine (AUA), chinoise (CAU), la Confederacion Americana de Urologia en Amérique Latine sont largement en phase sur les indications de prostatectomie radicale. A l’exception du cancer de la prostate à bas risque où le surtraitement touche encore de trop nombreux patients, il est communément admis pour les cancers de la prostate localisés et même, dans certains cas, localement avancés que la prostatectomie radicale est un traitement validé voire le traitement de référence (tableau 7). Cependant, la stricte réalité, est que la prostatectomie radicale est réalisée depuis des décennies sans la moindre preuve scientifique de son efficacité contre la mortalité induite par le cancer de la prostate. Toutes les études de plus haut niveau scientifique, concernant les patients atteints d’un cancer de la prostate, que cela soit sur la survie globale [OS] (décès de n’importe quelles causes) ou la survie spécifique [CSS] (décès par cancer) n’ont montré aucun impact de la prostatectomie radicale comparé à une simple surveillance (tableau 8). Pour autant, au-delà de ces critères essentiels concernant la quantité de vie, les mêmes études ont toutes montré à moyen terme le réel potentiel de progression de la maladie avec l’apparition de métastase en l’absence de l’application d’un traitement physique. Enfin ces études confirment toutes l’impact négatif clair des traitements radicaux sur la qualité de vie des patients.

Résultats
Après des décennies de pratique chirurgicale, la prostatectomie radicale a atteint un niveau d’excellence dans les centres experts. L’objectif de la chirurgie est de retirer en totalité le cancer et d’éviter autant que possible les principaux effets secondaires que sont l’incontinence et les troubles de l’érection. Par le biais des études les plus fiables avec un long suivi, les résultats concernant la capacité de la prostatectomie radicale à éviter la mort par cancer prostatique sont disponible (tableau 9). Concernant les effets secondaires, l’étude ProtecT a montré un taux d’incontinence de l’ordre de 20% et des troubles de l’érection pour 80% des patients (vidéo 4).
Vidéo 4 : Des preuves scientifiques indéniables
La prostatectomie radicale et la médecine par la preuve
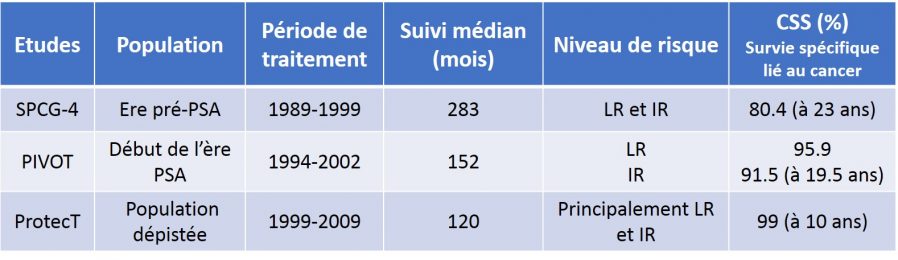
Trois études scientifiques (SPCG-4, PIVOT et ProtecT) du plus haut niveau de preuve appelées essai clinique randomisé (RCT) ont comparé sur une longue période (entre 10 et 25 ans) la prostatectomie radicale ou la radiothérapie avec un simple protocole de surveillance. Pour les patients de plus de 65 ans, les résultats sont les mêmes pour les 3 RCTs ne montrant pas de différence concernant le critère principal de survie globale (OS) (vidéo 4). De plus, les 2 études les plus récentes (PIVOT et ProtecT) menées après l’avènement du PSA ne montrait aucun avantage en faveur de la chirurgie ou de la radiothérapie en matière de survie globale (OS) ou spécifique (CSS) quelque soit l’âge de prise en charge des patients [11-13]. Il est également important de souligner que le profil des patients dans l’étude SPCG-4, et en particulier le taux de PSA allant jusqu’à 50 ng/ml accepté dans cette étude, ne répond plus au standard actuel. Sur la base des critères actuels de prise en charge du cancer de la prostate, l’étude SPCG-4 aurait probablement fourni des résultats superposables aux études PIVOT et ProtecT.
Les populations de ces études étaient principalement de bas risque et de risque intermédiaire en dehors de l’étude ProtecT qui a aussi évalué des patients à haut risque. Ces études ont montré à moyen terme un risque réel de progression vers une maladie métastatique 2 fois plus élevée dans les groupes en simple surveillance comparés aux groupes ayant eu un traitement physique.


